Portraitfoto: privat
Literatur:
- Michael Scheven: Kasuistik: Erfolgreiche Therapie des Chronischen Erschöpfungssyndroms. Ärzteblatt Sachsen-Anhalt 3(2016), S.-28-29.
- https://card2brain.ch. Zugriff am 18.10.2022
Klinik für Allgemein-, Viszeral-, Gefäß- und Transplantationschirurgie
Universitätsklinikum Magdeburg A. ö. R., Medizinische Fakultät Otto-von-Guericke-Universität Magdeburg

Die Resektion kolorektaler Lebermetasasen (KRLM) ist der bisher einzig etablierte kurative Ansatz zur Optimierung des Langzeitüberlebens der betroffenen Patienten. Hierdurch kann ein 5-Jahres-Gesamtüberleben von etwa 58 % ermöglicht werden [1]. Aus diesem Grund müssen Patienten mit KRLM, wenn immer möglich für eine Leberresektion evaluiert werden. Problematisch ist es, wenn Patienten zu spät für eine mögliche chirurgische Therapie vorgestellt werden. Hierdurch kann für diese dann ein Behandlungsnachteil entstehen [2].
Heutzutage werden die Therapiekonzepte von Patienten mit metastasiertem Tumorleiden meist in interdisziplinären Tumorboards festgelegt. Die Resektabilität von KRLM wird allerdings von den beteiligten Fachdisziplinen unterschiedlich interpretiert [3]. Studien haben gezeigt, dass 44 – 63 % von initial als palliativ behandelte Patienten mit KRLM durch erfahrene Leberchirugen als resektabel eingeschätzt werden [4]. Allerdings unterscheiden sich auch chirurgische Einschätzungen hinsichtlich der Möglichkeit einer Resektion von Lebermetastasen erheblich, was Ausdruck der individuellen Ausbildung und Erfahrung in diesem Bereich ist [5].
Ziel des Manuskripts ist, auf den essentiellen Stellenwert moderner chirurgischer Verfahren bei der Therapie von Metastasen kolorektaler Karzinome hinzuweisen. Resektable Lebermetastasen sollten nach der Empfehlung der aktuellen S3-Leitlinie primär reseziert werden. Hier wird auch die Einbeziehung eines in der Metastasenchirurgie erfahrenen Chirurgen für jedes Tumorboard gefordert, um ein kuratives Therapieziel zu ermöglichen.
Bei der Planung einer Leberresektion muss zwischen der technischen und der funktionellen Resektabilität unterschieden werden. In erfahrenen Zentren gibt es wenige Limitationen, welche der chirurgischen Entfernung von Lebermetastasen technisch entgegenstehen. Tumorgröße und die Anzahl der Metastasen sind dabei meist keine Hürden. Allerdings findet sich bei besonders großen und multiplen KRLM ein erhöhtes Rezidivrisiko [6]. Prinzipiell können einzelne Lebersegmente oder Segmentkombinationen in unterschiedlichen Variationen entfernt werden. Dies ermöglicht auch den Zugang zu mehreren Lebermetastasen, welche in der Leber in verschiedenen Regionen verteilt sind [7]. Organüberschreitende, oft besonders große Metastasen können durch multiviszerale Resektionen geborgen werden. Galt früher vor allem die Invasion von KRLM in zentrale und größere Blutgefäße als Ausschlußkriterium für eine chirurgische Therapie, so ist heute ein extrahepatischer und selbst der Ersatz intrahepatischer Blutgefäße technisch gut machbar (Abbildung 1) [8]. Das 5-Jahres-Überleben dieser Patienten liegt dann bei ca. 55 % und die perioperative Morbidität ist im Vergleich zu anderen Kohorten nicht erhöht [9].
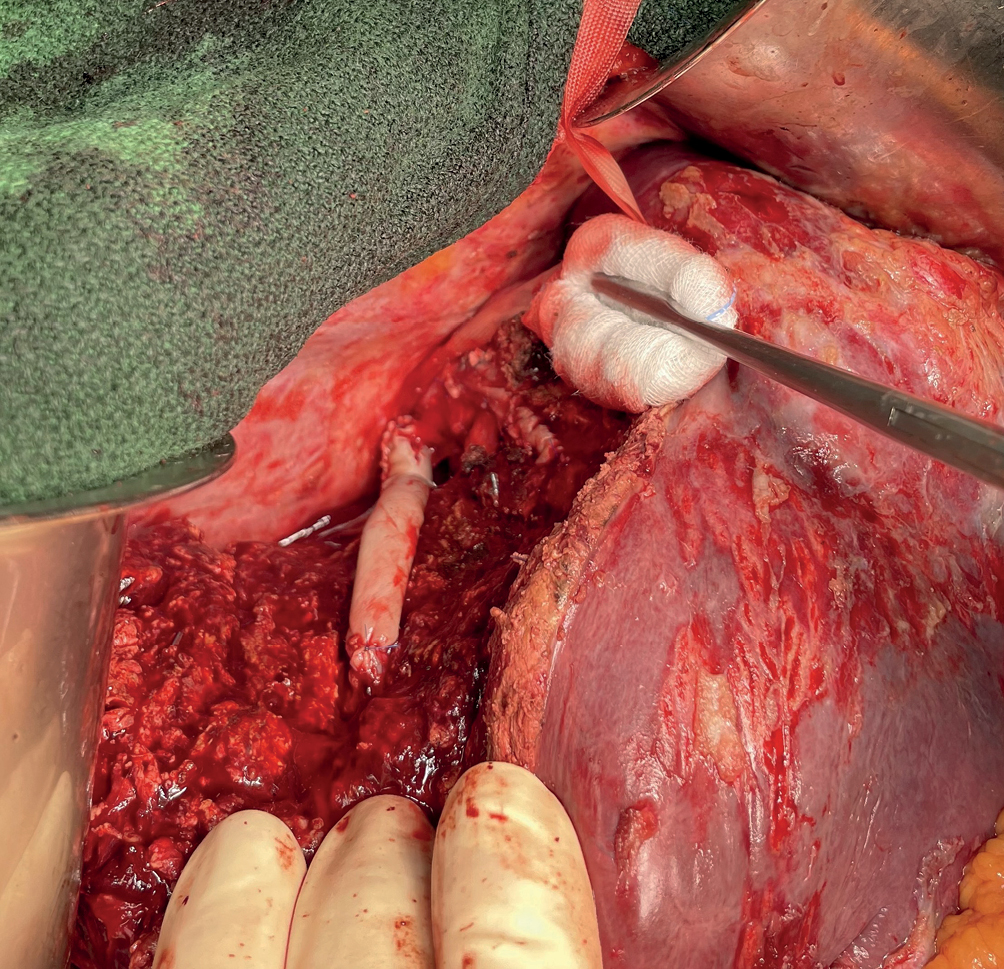
Abbildung 1: Intra Op. Situs: Ersatz der rechten Lebervene mittels Pericard-Interponat im Rahmen einer Zweitoperation bei Rezidivmetastasen eines Kolokarzinoms in den kranialen Lebersegmenten mit Infiltration der rechten Lebervene. Durch dieses Vorgehen können nur die betroffenen Lebersegmente entfernt werden und die caudal davon gelegene Leber kann erhalten werden. Hieraus resultiert eine besonders Parenchym-sparende Technik.
Ein weiterer kritischer Faktor, der einer operativen Entfernung von KRLM entgegenstehen kann, ist die Limitation hinsichtlich der funktionellen Resektabilität. Durch vorgeschädigtes Leberparenchym, verursacht durch Krankheiten, Lebensgewohnheiten oder Chemotherapien, kann die Möglichkeit einer Metastasenresektion eingeschränkt sein. Postoperativ muss für den Patienten hinreichend Lebergewebe mit ausreichender Funktion vorhanden sein. Bei einem gesunden Leberparenchym sollten dabei 25 % Restleber ausreichend sein [10]. Es ist aber nicht ausreichend, das künftige Restvolumen der Leber lediglich mit radiologischen Methoden zu bestimmen, sondern es müssen auch funktionelle Parameter miteinbezogen werden, da das Volumen der Leber nicht in jedem Fall mit der entsprechenden Funktion korreliert [11]. Spezifische Leberfunktionstests, welche Aufschluss über die hepatozelluläre Funktion geben, können hier hilfreich sein. Eine Möglichkeit bietet dazu der LiMAx-Test, mit dessen Hilfe in Kombination mit radiologischer Volumetrie die zukünftige Funktion der Restleber eingeschätzt werden kann [12]. Dabei wird beim LiMAx-Test die Leberfunktion durch eine Verstoffwechselung von 13C-Methacetin durch das leberspezifische Cytochrom-P450-1A2 System ermittelt. Dieses Vorgehen reduziert das Risiko eines postoperativen Leberversagens und erhöht damit die Patientensicherheit bei ausgedehnten Leberresektionen.
Bei kritischem Leberrestvolumen kann durch vorbereitende Maßnahmen eine Hypertrophie der zu erwartenden Restleber vor einer geplanten größeren Leberresektion induziert werden. Dies kann durch interventionelle Methoden wie einer portalvenösen Embolisierung (PVE) oder durch chirurgische Maßnahmen wie dem „In-situ-splitting“ (IsSL) der Leber erfolgen.
Bei der PVE wird nach radiologisch kontrollierter perkutaner Punktion der Pfortader die den Tumor tragende Seite verschlossen. Zu beachten gilt es, dass bei geplanten rechts erweiterten Resektionen, wo nur die linkslateralen Lebersegmente (II, III) erhalten werden sollen, auch die Segment-IV-Äste, die meist aus der linken Pfortader entspringen, embolisiert werden müssen, um den gewünschten Effekt zu erzielen. In 85 % der so vorbehandelten Patienten ist eine Leberresektion nach 3 – 4 Wochen möglich [13, 14]. Bei unzureichender Hypertrophie kann zusätzlich die Lebervene der zu resezierenden Seite interventionell verschlossen werden, was eine zusätzliche Hypertrophie induzieren kann [15].
Beim IsSL der Leber wird intraoperativ der Pfordaderast der zu resezierenden Leberseite ligiert und das Leberparenchym in der geplanten Resektionsebene gespalten. Hierdurch sollen intrahepatische Shunts durchtrennt und damit die Leberhypertrophie beschleunigt werden. Dadurch kann bei ca. 80 % der Fälle innerhalb 7 – 14 Tagen eine Volumenzunahme der Restleber erreicht werden [16]. Die gefürchtete hohe Morbidität von etwa 40 % und Mortalität von ca. 15 % dieser Technik kann durch eine gezielte und differenzierte Patientenauswahl um etwa zwei Drittel reduziert werden [17]. Ein Vorteil der IsSL ist, dass im Rahmen des Eingriffs evtl. kleinere KRLM an der zu erhaltenden Leberseite entfernt werden können. Dadurch können auch bilateral metastasierte Situationen angegangen werden. Wichtig ist dabei immer eine differenzierte und umsichtige Auswahl der angewandten chirurgische Resektionstechnik.
Das Ziel der Resektion von KRLM ist eine komplette Entfernung der Metastasen mit ausreichendem Sicherheitsabstand, aber möglichst Parenchym-sparend. Es soll immer möglichst viel gesundes Leberrestgewebe erhalten werden. Hierfür ist die Lage der Metastase in der Leber, deren Größe und die Anzahl der KRLM entscheidend. Die Leber ist ein sehr gut durchblutetes Organ. Etwa 1,5 l unseres Blutvolumens fließen pro Minute durch das Lebergewebe. Der intraoperative Blutverlust und die Transfusionsrate wurden als unabhängiger Prognosefaktor bei der chirurgischen Therapie von KRLM identifiziert [18]. Beide Faktoren sind durch den Operateur beeinflussbar. Eine Kontrolle der extrahepatischen Blutgefäße, d. h. des Lebereinstroms und -ausstroms vor der Parenchymdissektion hilft, Blutungskomplikationen vorzubeugen. Für die blutungsarme Dissektion des Leberparenchyms stehen Ultraschallaspiratoren (CUSA®) oder Wasserstrahldissektoren zur Verfügung. Mit deren Hilfe können das Leberparenchym durchtrennt und dabei intrahepatische Blutgefäße und Gallengänge selektiv dargestellt und versorgt werden. Dies trägt maßgeblich zur Reduktion des intraoperativen Blutverlustes bei und ermöglicht ein sehr präzises Arbeiten. Die perioperative Morbidität bei der chirurgischen Therapie von KRLM wird in der Literatur für kleinere Komplikationen (Clavien-Dindo ≤ Grad 2) mit 30 % und für größere Komplikationen (Clavien-Dindo ≥ Grad 3a) mit 16 % beziffert [19]. Die Mortalität beträgt nach deutschlandweiten Erhebungen 5,5 % [20]. Niederländische Erhebungen an einer Kohorte von 4.639 Patienten haben gezeigt, dass bei einer starken Zentralisierung und Standardisierung der operativen Prozeduren die perioperative Morbidität für größere Komplikationen auf 6,2 % und die Mortalität auf 1,4 % reduziert werden kann [21].
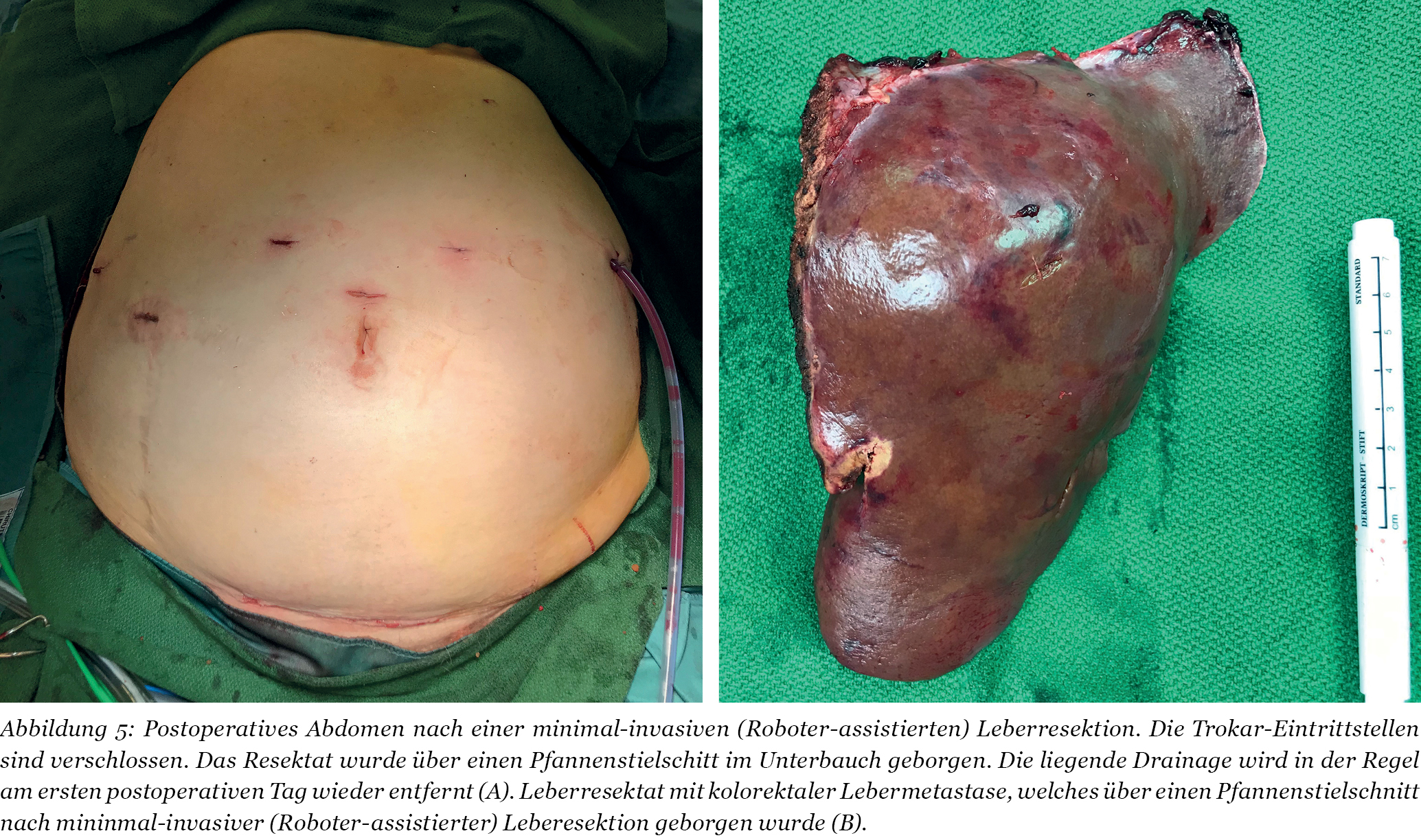
Durch den Einsatz minimal-invasiver Techniken konnte in einer norwegischen, prospektiven Studie (OSLO-COMET) die perioperative Morbidität von 31 % in der offenen Chi-rurgie auf 19 % in der laparoskopischen Gruppe reduziert werden. Auch der Krankenhausaufenthalt hat sich dadurch signifikant verkürzt [22]. Dies als auch ein geringerer Blutverlust mit weniger Bluttransfusionen bei minimal-invasiven vs. offenen Operationen wurden durch andere Studien bestätigt. Dabei ist die onkologische Qualität und das Langzeitüberleben der Patienten bei der Anwendung minimal-invasiver Operationen gleichwertig wie bei offenen Eingriffen [23-26]. Die Anwendung sogenannter Operationsroboter ist ein noch junges Verfahren bei der chirurgischen Therapie von KRLM. Auch diese Technik bietet für den Patienten alle Vorteile der minimal-invasiven Chirurgie mit gleichwertigem onkologischem Outcome verglichen mit den offenen Operationen. Die Technik gilt als sicher und ermöglicht durch technische Innovationen Limitationen der konventionellen laparoskopischen Chirugie zu überwinden [27-30].
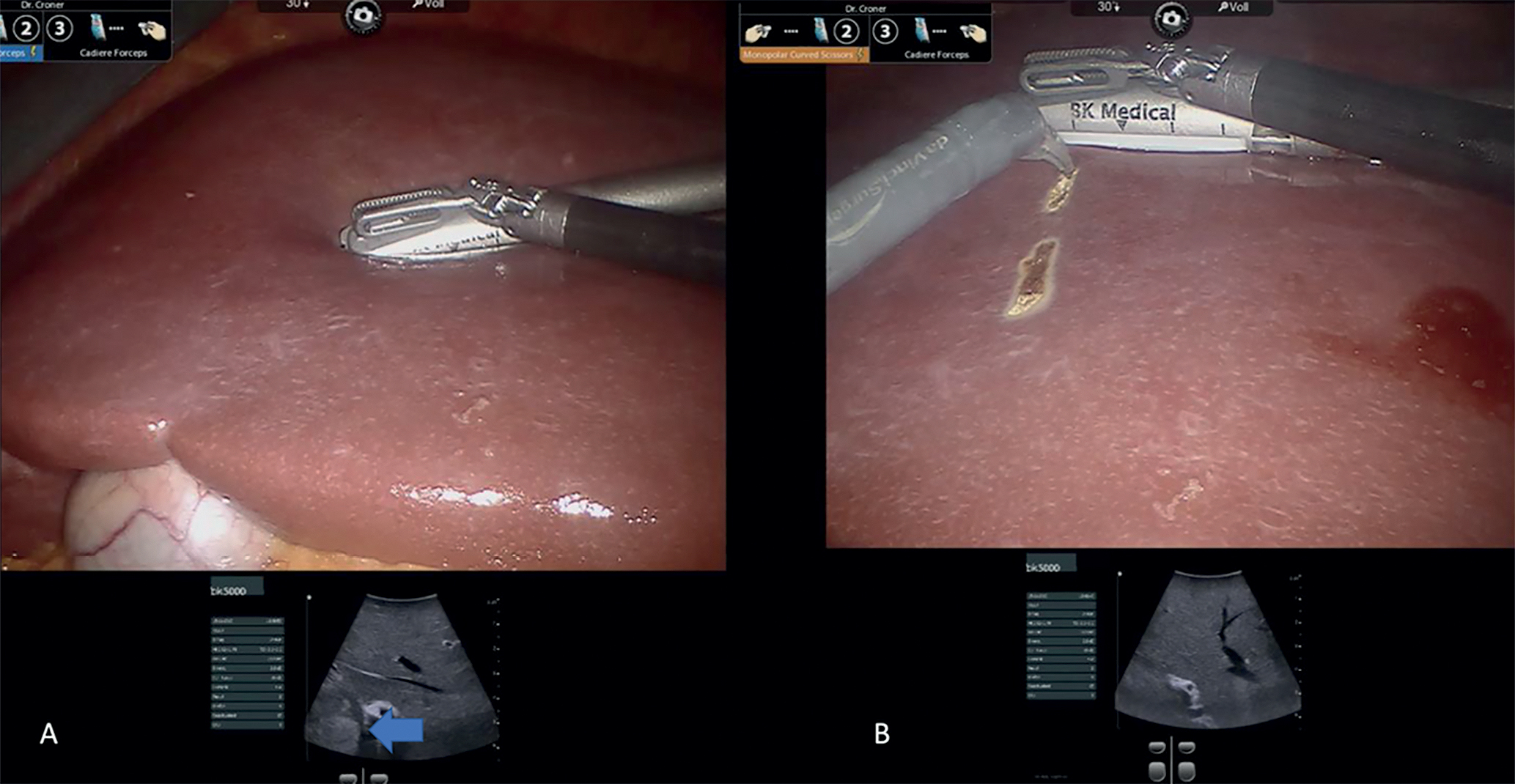
Abbildung 2: Lebersonographie im Rahmen einer minimal-invasiven (Roboter-assistierten) Leberresektion (A). Der Rand der kolorektalen Lebermetastase ist klar erkennbar (blauer Pfeil), anschließend kann der Resektionsrand Sonographie-gesteuert markiert werden (B)
Da bei den minimal-invasiven Verfahren kein Tastsinn zur Metastasendetektion zur Verfügung steht, werden die KRLM mittels Fluoreszenzfarbstoffen (Indocyaningrün) und intraoperativem Ultraschall detektiert (Abbildung 2, 3) [31]. Hiermit kann dann der Sicherheitsabstand zum gesunden Gewebe festgelegt und der Resektionsrand definiert werden. Alle Lebersegmente sind mittlerweile den minimal-invasiven Operationen zugänglich und können wie im offenen Verfahren einzeln oder in unterschiedlichen Kombinationen entfernt werden [32]. Gleiches gilt auch für größere Operationen im Sinne von Hemihepatektomien oder erweiterten Leberresektionen [28, 29, 33](Abbildung 4, 5). Für die Parenchymdissektion können dabei auch Instrumente verwendet werden, die sich in der offenen Leberchirurgie bereits bewährten haben (CUSA®, Wasserstrahldissektoren) [34]. Offene Voroperationen im Bauchraum stellen keine Kontraindikation für einen minimal-invasiven Eingriff dar [24]. Limitiert wird die breite Anwendung minimal-invasiver Leberoperationen durch die notwendige Anzahl von Operationen, die ein Chirurg benötigt um dieses Verfahren sicher anzuwenden. Nur bei ausreichender hoher Fallzahl an Leberoperationen in einer Klinik kann dies gewährleistet werden. Dennoch sollten aufgrund der Vorteile für den Patienten minimal-invasive Operationstechniken bei der Resektion von KRLM immer in Erwägung gezogen werden.

Abbildung 3: Mittels Indocyaningrün markierte kolorektale Lebermetastase. Hierdurch kann die intraoperative Darstellung bei minimal-invasiven Operationen optimiert und die Festlegung des Resektionsrandes präzisiert werden.
Gerade bei der Erstvorstellung von Patienten mit synchronen Lebermetastasen stellt sich oft die Frage einer simultanen Resektion des Primärtumors mit den KRLM. Eine Erhebung bei über 23.000 Patienten hat gezeigt, dass die Morbidität durch eine simultane Resektion von Primärtumor und Lebermetastasen bei 29,9 % liegt. Dagegen wurde eine 30-Tage-Morbidität bei isolierter Resektion des Primärtumors von 22,2 % und bei isolierter Resektion der Lebermetastasen von 17,1 % verzeichnet. Die Ansastomoseninsuffizienzrate der kolorektalen Anastomose lag bei 7,9 % bei simultaner und 3,8 % bei isolierter Resektion des Primärtumors. Ein postoperatives Leberversagen wurde in 8,7 % bei simultanen und 3,8 % bei isolierter Resektion der Leber identifiziert [35]. Andere Erhebungen zeigen vor allem bei synchroner Resektion von kleineren KRLM keinen relevanten Unterschied in der perioperativen Morbidität [36]. Sicher kann im Rahmen einer Resektion des Primärtumors die zeitgleiche Entfernung kleinerer Lebermetastasen erwogen werden. Größere Leberresektionen sollten allerdings wegen des Risikos der erhöhten Morbidität zweizeitig erfolgen. Bei hoher Tumorlast kann vor der Resektion des Primärtumors zuerst die Leberresektion erfolgen („Liver-first concept“). Die Patienten haben hierdurch bei solitären oder unilobären Tumoren keinen Überlebensnachteil gegenüber der primären Resektion des kolorektalen Karzinoms. Bei bilobären Lebermetastasen hat sich der „Liver-first“-Ansatz als prognostischer Vorteil mit einer 3-Jahres-Überlebensrate von 65,9 % vs. 60,4 % gegenüber der primären Entfernung des kolorektalen Tumors herausgestellt [37]. Bei nicht resektablen KRLM scheinen die Patienten keinen Vorteil von der Resektion des Primärtumors vs. einer alleinigen Chemotherapie zu haben [38]. Daher sollte dieser in einer solchen Situation nur angegangen werden, wenn er zu einer Blutung, einem Ileus oder einer sonstigen Komplikation führt.
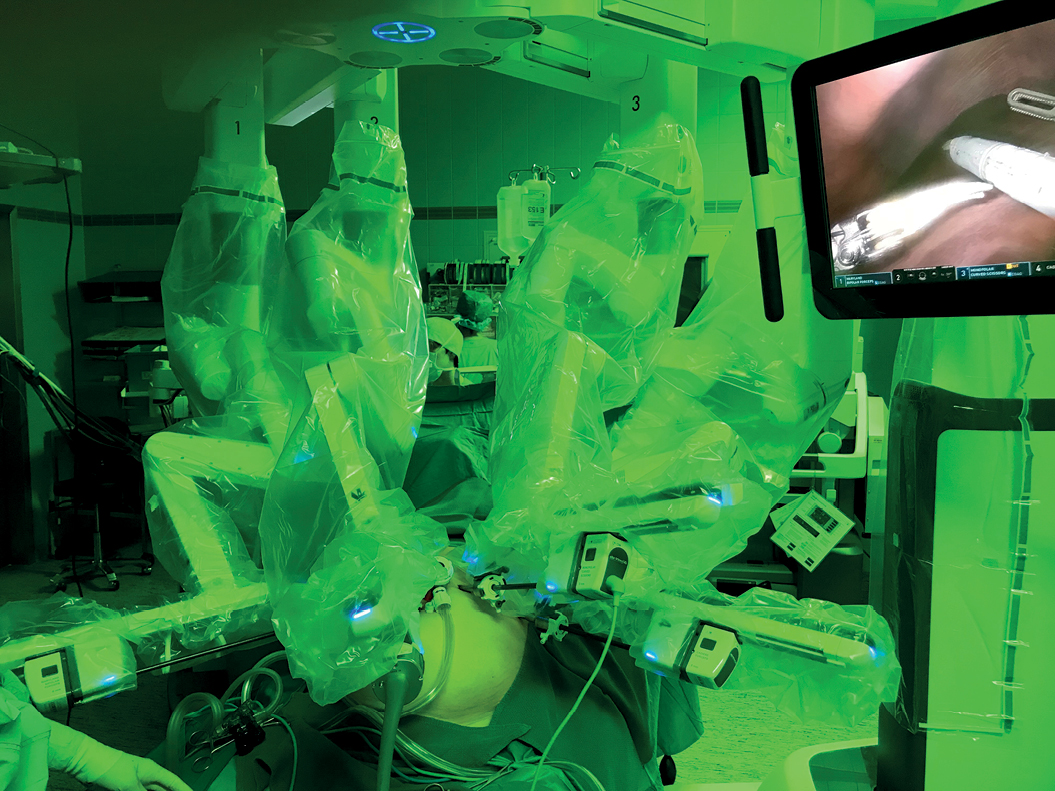
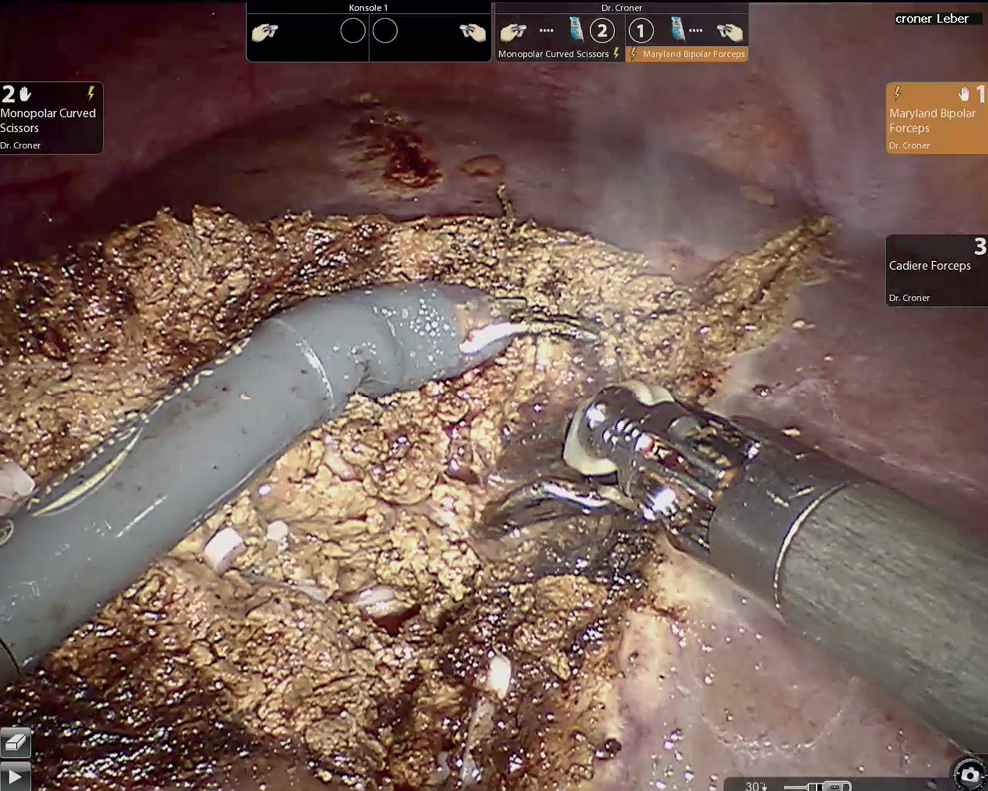
Abbildung 4: Am Patienten angedocktes Robotersystem (Da Vinci Xi, Fa. Intuitive, Santa Clara, USA) zur Durchführung einer minimal- invasiven Leberresektion (A). Durchtrennung des Leberparenchyms im Rahmen einer Roboter-assistierten Hemihepatektomie. Intrahepatische Gefäße und Gallengänge wurden nach Darstellung selektiv geklippt (B).
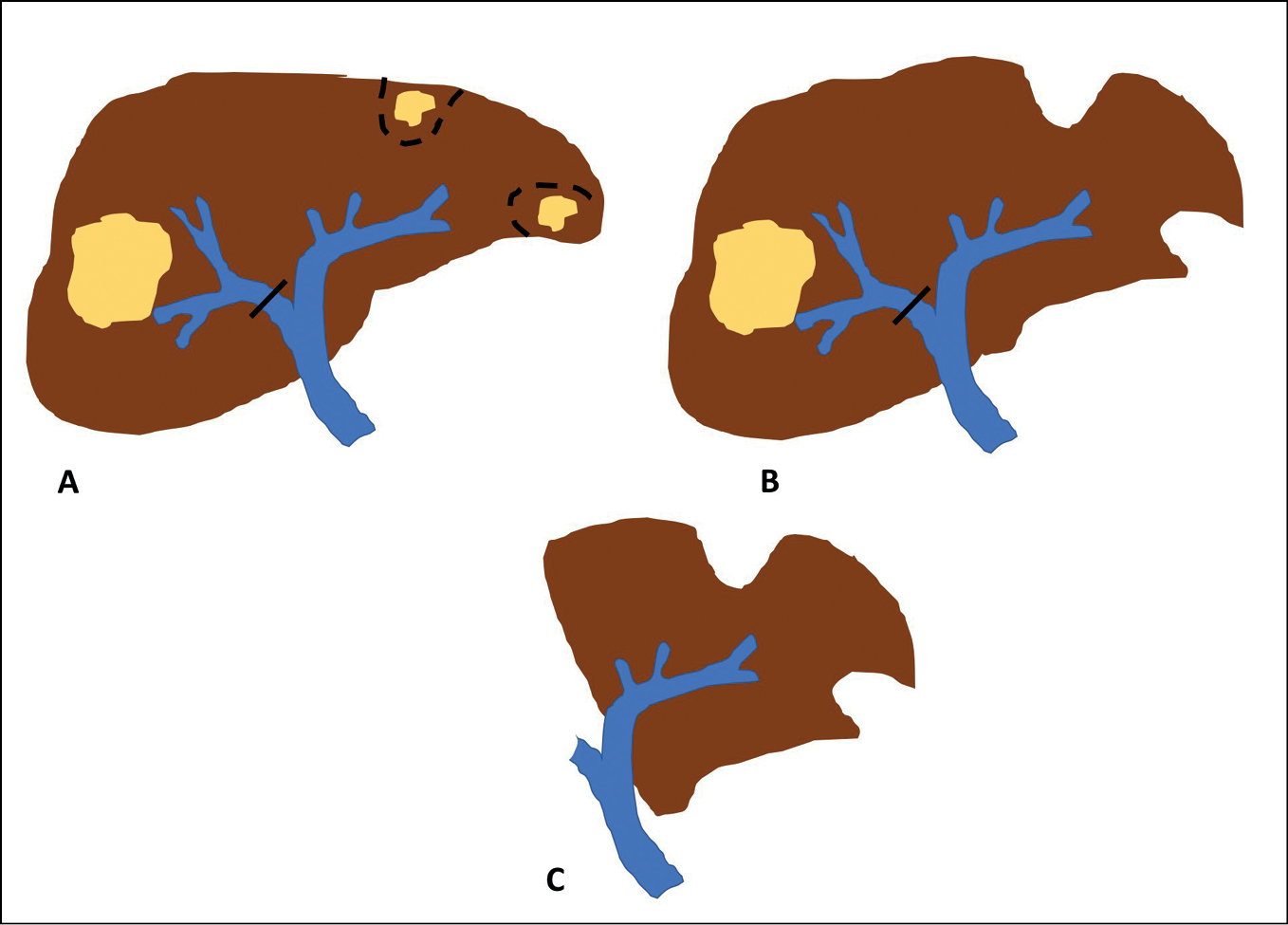
Abbildung 6: Schematische Darstellung einer zweizeitigen Leberresektion. Kleinere Metastasen (gelb) werden aus der linken Leber mit ausreichendem Sicherheitsabstand lokal exzidiert. Während desselben Eingriffs wird die rechte Pfortader ligiert, da die große Lebermetastase in der rechten Leber nur durch eine Hemihepatektomie rechts zu entfernen ist (A). Die Pfortaderligatur der rechten Leber führt zu einer Hypertrophie der linken Leber (B). In Abhängigkeit von der Hypertrophie der linken Leber kann nach etwa 7 – 14 Tagen die Hemihepatektomie rechts mit Entfernung der Lebermetastase der rechten Leber erfolgen (C). Durch dieses Vorgehen können bilaterale Metastasen entfernt und das Risiko eines postoperativen Leberversagens reduziert werden.
Gerade bei multiplen, bilateralen Lebermetastasen stellt sich oft die Frage nach der Sinnhaftigkeit eines chirurgischen Vorgehens. Allerdings hat auch hier die Chirurgie ihren Stellenwert. Ob dabei in einer Operation alle Lebermetastasen entfernt werden können oder ob hier in zwei aufeinanderfolgenden Operationen (zweizeitig) die Metastasen entfernt werden, hängt von den bereits beschrieben Faktoren wie Lokalisation und Größe der KRLM sowie der Leberfunktion und der zu erwartenden Funktion der Restleber ab (Abbildung 6). Bei Patienten mit mehr als 10 KRLM konnte ein 3-Jahres-Gesamtüberleben von 58,4 % bei einseitiger und 61,1 % bei zweizeitiger Operation festgestellt werden, was keinen signifikanten Unterschied ausmachte [39]. Das 5-Jahres-Gesamtüberleben von Patienten mit einer bilateralen Lebermetastasierung wird nach einseitiger Operation auf 24 % – 49,8 % und zweizeitigem Eingriff mit 35 % – 49,7 % beziffert [40, 41]. Dabei scheint das zweizeitige Vorgehen von einer geringeren Morbiditätsrate (14 %) und geringerer postoperativer Leberinsuffizienzrate (6 %) begleitet zu sein als die einzeitige Operation (Morbidität 26 %, Leberinsuffizienz 20 %). Im Vergleich zu interventionellen Verfahren, kombiniert mit der Operation, schneidet dabei die zweizeitige Operation besser ab [40]. Kritisch ist allerdings anzumerken, dass im Rahmen einer Leberregeneration nach einer Leberresektion in der Leber verbliebenes Tumorgewebe auch in Progress gehen kann, was dann im schlechtesten Fall einen Zweiteingriff nicht mehr zulässt. Durch interventionelle Maßnahmen und begleitende Systemtherapien kann der intrahepatische Progress möglicherweise kontrolliert werden.
Sollte nach einer Resektion von KRLM im Verlauf erneut Metastasen in der Leber auftauchen, kann auch hier eine erneute Operation durchgeführt werden. Eine Erhebung unter 7.226 Patienten hat gezeigt, dass sich in erfahrenen Zentren das perioperative Morbiditätsrisiko im Rahmen eines Zweiteingriffs nicht erhöht [42]. Gleiches gilt für das Mortalitätsrisiko des erneuten Eingriffs [43]. Prognostisch relevant für den Patienten sind dabei die Anzahl und die Größe des Metastasenrezidivs (≤ 5 cm) sowie die R0-Resektion des Tumors [42]. Zunehmend spielen molekulare Klassifikatoren eine Rolle bei der prognostischen Einschätzung der Erkrankung. So haben BRAF-Mutationen und vor allem die V600E BRAF-Mutation einen prognostisch ungünstigen Einfluss auf den Erkrankungsverlauf [44]. Auch Mutationen im RAS-Gen (Rat sarcoma Gen) wurden in einigen Arbeiten als negativer prognostischer Prädiktor identifiziert [45]. Ähnliches gilt für die Lokalisation des Primärtumors. Besonders KRLM von rechtsseitigen Kolonkarzinomen erwiesen sich als prognostisch ungünstig [46]. Diese Prognosefaktoren können in Zukunft sicher helfen, den Zeitpunkt der Metastasenresektion in einer multimodalen Behandlungsstrategie besser festzulegen. Dennoch profitieren die Patienten von einem Zweiteingriff beim Metastasenrezidiv. So liegt das Mediane Gesamtüberleben bei Metastasen, die innerhalb von 3 – 11 Monaten nach dem Ersteingriff auftreten bei 53 – 54 Monaten und beim Metastasenrezidiv, welches später als 12 Monate auftritt, bei 60 Monaten nach einer chirurgischen Entfernung [47]. In anderen Arbeiten wird das 5-Jahres-Gesamtüberleben der Patienten nach der Resektion von KRLM-Rezidiven auf 51 % vs. 19 % bei nicht durchgeführter operativer Therapie beziffert [48].
Der Stellenwert der perioperativen Chemotherapie gilt als umstritten. Resektable Lebermetastasen sollen, wenn möglich, vor dem Hintergrund der individuellen Risikokonstellation des Patienten immer reseziert werden [49]. Allerdings können grenzwertig resektable oder primär nicht resektable KRLM von einer systemischen oder interventionellen Vorbehandlung profitieren und nach einer neoadjuvanten Therapie sekundär resektabel werden [50]. Die Vorbehandlung erhöht somit die Resektabilität primär nicht operativ entfernbarer KRLM [51]. Molekulare Marker und Mutationsanalysen, wie bereits beschrieben, spielen neben dem allgemeinen Risikoprofil des Patienten für die Selektion der Fälle und die Wahl der gewählten Therapiekombination eine wesentliche Rolle. Das 3-Jahres-krankheitsfreie und Gesamtüberleben der Patienten mit Resektion von KRLM nach neoadjuvanter Therapie liegt bei 19 % und 55,2 % [52]. Vor diesem Hintergrund sollten Patienten mit der primären Einschätzung nicht resektabler KRLM im Verlauf der Therapie erneut von einem Chirurgen mit Erfahrung in der Leberchirurgie evaluiert werden. Die neoadjuvante Chemotherapie scheint bei sorgfältiger Patientenauswahl und Evaluation der Leberfunktion das Risiko der postoperativen Morbidität nicht wesentlich zu erhöhen [53]. Der Stellenwert einer adjuvanten Systemtherapie nach einer operativen Entfernung von KRLM bleibt umstritten. Eine adjuvante FOLFOX-basierte Therapie kann nach durchgeführter Resektion von KRLM das krankheitsfreie 5-Jahres-Überleben gegenüber Patienten, die diese Therapie nicht erhalten, verlängern (59,2 Monate vs. 38,7 Monate). Unklar bleibt allerdings der Einfluss auf das Gesamtüberleben der Patienten [54].
Die Resektion von KRLM sollte in Abhängigkeit vom allgemeinen Risikoprofil des Patienten immer erwogen werden, da hierdurch die Prognose der Patienten optimiert wird. Um die Resektabilität festzulegen, muss ein erfahrener Leberchirurg in die Entscheidungsfindung einbezogen werden. Das Therapiekonzept für Patienten mit KRLM sollte nach Empfehlungen der aktuellen S3-Leitlinie immer in interdisziplinären Tumorboards festgelegt werden, bei welchem ein in der Metastasenchirurgie versierter Chirurg beteiligt ist. Auch Patienten mit multiplen und Rezidivmetastasen profitieren von einer chirurgischen Therapie. Durch neoadjuvante Therapien können primär nicht resektable KRLM sekundär resektabel werden. Auch diese Patienten profitieren dann von einer Leberresektion. Minimal-invasive Operationsverfahren sollten, wann immer möglich, gewählt werden, da die Patienten hiervon durch eine reduzierte Morbidität ohne onkologischen Nachteil profitieren.
Korrespondenzadresse:
Prof. Dr. med. Dr. h.c. Roland S. Croner
Klinik für Allgemein-, Viszeral-, Gefäß- und
Transplantationschirurgie
Universitätsklinikum Magdeburg A. ö. R.
Medizinische Fakultät
Otto-von-Guericke-Universität Magdeburg
Leipziger Straße 44
39120 Magdeburg
Tel.: 0391/67-15500
Portraitfoto: UMMD
Foto: Autor
Literatur:
Weiterlesen … Fachbeitrag 03/2023
Ein 62-jähriger Patient (der Autor) nimmt seit ca. 8 Jahren täglich 500 mg Niacin zur Linderung eines Chronic Fatigue Syndroms ein. Die Kasuistik wurde im Ärzteblatt Sachsen-Anhalt beschrieben (1). Im Folgenden wird die (vermutliche) Wirkung des Niacins auf die kapillare Sauerstoffsättigung bei Zustand nach COVID-Pneumonie beschrieben:
62-jähriger Patient, guter Allgemein- und Ernährungszustand, Zustand nach 3 „Corona“-Impfungen (Biontech, Comirnaty), erkrankte im Juli 2022 perakut an einer COVID-19-Pneumonie (Schnelltest und PCR positiv, Ct-Wert rund 17). Nach 2 offenbar durch Hypoxämie verursachten Synkopen erfolgte die stationäre Einweisung durch den ärztlichen Notdienst. Bei der Aufnahme bestand Fieber mit 38,5 °C, die Röntgenuntersuchung erbrachte eine Milchglasverschattung in der rechten Lunge, vor allem in basalen Segmenten.
Nach stationärer Aufnahme erfolgte die Behandlung mit 6 mg Dexamethason pro Tag per os, sowie nasale Insufflation mit 2 Liter pro Minute Sauerstoff. Der Patient nahm bis zum Aufnahmedatum 500 mg pro Tag Niacin, diese Medikation wurde durch den stationären Aufenthalt unterbrochen.
Nach 7 Tagen erfolgte die Entlassung nach Hause. Zuvor war für 2 Tage die Sauerstoffgabe auf 1 Liter pro Minute reduziert worden. Die pulsoximetrische Messung der Sauerstoffsättigung ergab Werte zwischen 89 und 92 Prozent. Aus Sorge vor der Entwicklung eines post-COVID-Syndroms erhöhte der Patient 2 Tage nach Entlassung die Niacin-Dosis von 500 mg pro Tag (Tablettenformulierung, „sustaine released“) auf 1000 mg pro Tag (Kapselformulierung, „flush free“). Zeitgleich mit dieser Dosiserhöhung wurden jetzt Sauerstoffsättigungswerte von 94 bis 97 Prozent gemessen.
Glücklicherweise kam es zu keinem Post-COVID-Syndrom, und der Patient erholte sich in den nächsten 5 Wochen zu einer Restitutio ad Integrum.
Bei dem Patienten war im April 2013 die Diagnose eines Chronic Fatigue Syndroms durch die Immundefektambulanz der Charite gestellt worden (Schweregrad 40 auf der Skala nach BELL, 6 von 6 Fukuda-Kriterien erfüllt). Durch Zufall „entdeckte“ der Patient, dass die Einnahme von 500 mg Niacin pro Tag das Syndrom signifikant verminderte. In der Folge nahm der Patient täglich diese Menge zu sich. Bis dato traten – auch laborchemisch – keine Nebenwirkungen auf, von gelegentlichen „Flushs“ abgesehen. Interessant war die Beobachtung, dass bei Absetzversuchen nach einigen Tagen die Fatigue-Symptomatik sich wieder entwickelte.
Die vorliegende Beobachtung, dass mit der Erhöhung der Niacin-Dosis zeitgleich eine Erhöhung der Sauerstoffsättigung stattfand, beweist keine kausale Wirkung des Niacins. Es kann sich ebenso gut um ein zufälliges Aufeinandertreffen beider Phänomene handeln. Dennoch ist die Beobachtung interessant, zumal Niacin am Kapillarendothel wirkt (z. B. Aktivierung der Lipoproteinlipase (2).
Autor:
Dr. med. Michael Scheven, Gera
Portraitfoto: privat
Literatur:
Weiterlesen … Fachbeitrag 0102/2023